Автор: rna
26 июня — Международный день борьбы с наркоманией

Клещевой энцефалит через козье молоко: не миф, а реальность!
Клещевой энцефалит – вирусное инфекционное заболевание, передающееся через укус клеща и при употреблении в пищу некипячёного козьего молока и продуктов его переработки, не прошедших тепловую обработку. Заболевание сопровождается поражением головного мозга, приводит к длительной нетрудоспособности, иногда к инвалидности и даже смерти. Против клещевого энцефалита существует вакцина.
За последние 10 лет (2014-2023гг) в Брестской области клещевым энцефалитом заболело 422 человека, из них 20 человек (4,7%) после употребления в пищу сырого козьего молока и продуктов его переработки. За истекший период 2024 года зарегистрировано уже 4 случая заболевания клещевым энцефалитом через козье молоко – в Каменецком и Барановичском районах.
Козье молоко – диетический продукт, который обладает высокой лечебной ценностью. Вирус сохраняется в сыром молоке в течение недели и более. В твороге и сметане, не прошедших термическую обработку, – до двух месяцев.
Установлено, что выпас дойных коз в местах, неблагополучных по клещевому вирусному энцефалиту, приводит к их заражению и заболеванию. Вирус, попадая в кровоток животных, длительное время сохраняется в организме, молоко заражается и становится опасным для употребления. Коровье молоко редко переносит представленный вирус из-за короткого времени его сохранности в крови, однако и такие случаи заражения хоть и редки, но возможны. В течение жизни козы могут заболевать клещевым энцефалитом несколько раз, поэтому одно животное является источником инфекции в разные периоды.
Чтобы предупредить заражение клещевым энцефалитом через молоко, необходимо соблюдать следующие рекомендации:
1) употребляйте только кипячёное или пастеризованное молоко и продукты его переработки после термической обработки – для уничтожения возбудителя клещевого энцефалита достаточно даже 2-х минут кипячения продукта;
2) выпасайте коз и коров только на окультуренных пастбищах;
3) обрабатывайте домашних животных от иксодовых клещей и периодически их осматривайте – как коров и коз, так и домашних питомцев (кошек, собак), которые также могут занести клещей на участок;
4) извлекайте присосавшихся клещей, используя резиновые перчатки;
5) своевременно убирайте мусор, валежник, вырубайте ненужные кустарники и деревья, постоянно скашивайте траву;
6) уничтожайте мелких грызунов – они основные переносчики клещей и источников клещевых инфекций на подворье;
7) проводите противоклещевые обработки территории на своих участках.

Таких простых профилактических мер достаточно для того чтобы не заразиться клещевым энцефалитом алиментарным (пищевым) путем.
По информации ГУ «Брестский областной центр гигиены, эпидемиологии и общественного здоровья»
Всемирный день памяти людей умерших от СПИДа

Международный день памяти людей, умерших от СПИДа
 Международный день памяти людей, умерших от СПИДа более 40 лет сопровождает Всемирную кампанию против ВИЧ-инфекции. В 1983 году в американском Сан-Франциско небольшая группа людей, лично затронутых проблемой, впервые провела мероприятия для привлечения внимания к новой, тогда еще малоизвестной болезни. Впоследствии это движение было поддержано во многих странах. Сегодня этот день звучит призывом к обществу и отдельным людям обратить внимание на проблемы, связанные с ВИЧ-инфекцией и внести вклад в достижение глобальной цели, состоящей в том, чтобы услуги по профилактике и лечению ВИЧ-инфекции, уходу и поддержке были доступны всем, кто в них нуждается. День памяти имеет долгую историю, наполненную переживаниями, потерями и, несомненно, надеждой на то, что человечество непременно победит эту болезнь. Много лет назад диагноз «ВИЧ-инфекция» звучал приговором: человечество столкнулось с новым заболеванием, которое быстро научились диагностировать, но эффективного лечения не было долго. Сегодня благодаря достижениям современной медицины люди, живущие с ВИЧ-положительным статусом, имеют возможность сохранить качество жизни на долгие годы, как и люди без ВИЧ-инфекции.
Международный день памяти людей, умерших от СПИДа более 40 лет сопровождает Всемирную кампанию против ВИЧ-инфекции. В 1983 году в американском Сан-Франциско небольшая группа людей, лично затронутых проблемой, впервые провела мероприятия для привлечения внимания к новой, тогда еще малоизвестной болезни. Впоследствии это движение было поддержано во многих странах. Сегодня этот день звучит призывом к обществу и отдельным людям обратить внимание на проблемы, связанные с ВИЧ-инфекцией и внести вклад в достижение глобальной цели, состоящей в том, чтобы услуги по профилактике и лечению ВИЧ-инфекции, уходу и поддержке были доступны всем, кто в них нуждается. День памяти имеет долгую историю, наполненную переживаниями, потерями и, несомненно, надеждой на то, что человечество непременно победит эту болезнь. Много лет назад диагноз «ВИЧ-инфекция» звучал приговором: человечество столкнулось с новым заболеванием, которое быстро научились диагностировать, но эффективного лечения не было долго. Сегодня благодаря достижениям современной медицины люди, живущие с ВИЧ-положительным статусом, имеют возможность сохранить качество жизни на долгие годы, как и люди без ВИЧ-инфекции.
Согласно статистике Всемирной организации здравоохранения,
в настоящее время на планете живет около 40 миллионов людей с ВИЧ-положительным статусом, с начала эпидемии более 40 миллионов человек умерли от болезней, связанных с ВИЧ-инфекцией. Этот диагноз уже не является смертельным приговором: своевременное выявление вируса дает возможность бороться за качество и продолжительность жизни каждого отдельно взятого человека. В связи с этим сегодня звучит призыв к тестированию (самотестированию) на ВИЧ. Важно понимать, что человек по тем или иным причинам может быть инфицирован ВИЧ долгое время, и, даже не догадываясь об этом, передавать инфекцию другим людям, одновременно лишая и самого себя возможности получения своевременной медицинской помощи.
За годы развития эпидемии многое изменилось: благодаря современной медицине ВИЧ-инфекция не является смертельным заболеванием, качество и продолжительность жизни людей, живущих с ВИЧ (далее − ЛЖВ), приверженных лечению антиретровирусными препаратами (далее − АРТ), ничем не отличается от качества и продолжительности жизни людей без ВИЧ. Однако, многие люди, у которых обнаружен ВИЧ, боятся обратиться к врачу, стать на учет в медицинском учреждении, опасаясь огласки. Причина этому страху – стигма* и ожидание негативной реакции окружающих.
 *Стигма − («ярлык», «клеймо») – предвзятое отношение к отдельному человеку или группе людей, связанное с наличием у него/у них особых свойств или признаков. Стигматизация − процесс навязывания человеку или группе людей негативной социальной роли.
*Стигма − («ярлык», «клеймо») – предвзятое отношение к отдельному человеку или группе людей, связанное с наличием у него/у них особых свойств или признаков. Стигматизация − процесс навязывания человеку или группе людей негативной социальной роли.
Для изменения негативного отношения общества к ВИЧ-инфекции и к людям, живущим с ВИЧ-положительным статусом, в Беларуси с 2011 года реализуется Единая информационная стратегия по ВИЧ-инфекции, представляющая собой инновационный подход по информационному обеспечению профилактических кампаний. В настоящее время в Беларуси принята третья редакция Информационной стратегии на 2024-2026 годы*, которая направлена на дальнейшее преодоление стигмы и дискриминации в отношении людей, живущих с ВИЧ, и ключевых групп* населения.
*Полный текст Информационной стратегии на 2024—2026 годы: https://rcheph.by/upload/iblock/9d0/%D0%98%D0%A1%202024-2026.pdf
*Ключевые группы населения − группы населения, подверженные повышенному риску инфицирования ВИЧ в силу особенностей своего поведения. К ключевым группам населения отнесены лица, употребляющие инъекционные наркотики; мужчины, практикующие секс с мужчинами; трансгендерные люди; работники коммерческого секса, люди, находящиеся в местах лишения свободы.
 Стратегические приоритеты Информационной стратегии базируются на основе задач подпрограммы 5 «Профилактика ВИЧ-инфекции» Государственной программы «Здоровье народа и демографическая безопасность» на 2021 – 2025 гг., Целях устойчивого развития, принятых Республикой Беларусь, целях «95-95-95» Стратегии ЮНЭЙДС, Политической декларации по ВИЧ и СПИДу: ускоренными темпами к активизации борьбы с ВИЧ и прекращению эпидемии СПИДа к 2030 году, Глобальных стратегиях сектора здравоохранения по ВИЧ, вирусному гепатиту
Стратегические приоритеты Информационной стратегии базируются на основе задач подпрограммы 5 «Профилактика ВИЧ-инфекции» Государственной программы «Здоровье народа и демографическая безопасность» на 2021 – 2025 гг., Целях устойчивого развития, принятых Республикой Беларусь, целях «95-95-95» Стратегии ЮНЭЙДС, Политической декларации по ВИЧ и СПИДу: ускоренными темпами к активизации борьбы с ВИЧ и прекращению эпидемии СПИДа к 2030 году, Глобальных стратегиях сектора здравоохранения по ВИЧ, вирусному гепатиту
и инфекциям, передаваемым половым путем,
на 2022–2030 гг.
Существенный вклад в профилактику ВИЧ-инфекции вносит достижение целей объединенной программы ООН по ВИЧ/СПИДу (ЮНЭЙДС) «95-95-95», которое заключается в том, чтобы к 2030 году
95% ЛЖВ знали о своем ВИЧ-статусе, 95% ЛЖВ, знающих о диагнозе, принимали АРТ и 95% ЛЖВ, получающих АРТ, достигли подавленного уровня вирусной нагрузки, тем самым исключая вероятность передачи вируса. Это значит, что человек с диагнозом «ВИЧ-инфекция», получающий лечение, и по результатам лабораторного мониторинга за его эффективностью имеющий подавленную вирусную нагрузку, не является источником инфекции для других людей. В его крови концентрация вируса настолько мала, что он не может передать ВИЧ другим, в том числе при половых контактах. Это неоспоримый доказанный факт.
[Роль вирусной супрессии в сокращении передачи ВИЧ, ВОЗ, 2023. https://drive.google.com/drive/folders/1be7KCVirAmTYsxRab6Rw2mjfFdNQzp1U].
Поэтому лечение ВИЧ-инфекции рассматривается не только как эффективный метод увеличения продолжительности и качества жизни ЛЖВ, но и как важный профилактический компонент в части сдерживания распространения инфекции. В достижении стратегических целевых показателей Республика Беларусь демонстрирует значительную динамику: если в 2018 г., достижение их в нашей стране было на уровне «77-58-37»;
то в начале 2024 года – «92-92-83».
В настоящее время в Республике Беларусь с диагнозом «ВИЧ-инфекция» проживают более 25 тысяч человек. Наибольшее количество новых случаев регистрируется среди мужчин и женщин в возрасте от 30 до 49 лет, преобладает половой путь передачи ВИЧ, который составляет более 80% от всех регистрируемых случаев. За последние 5 лет достигнуты значительные успехи в выявлении пациентов с ВИЧ-инфекцией и достижении эффективности их лечения; терапия ВИЧ-инфекции
в нашей стране предоставляется всем пациентам бесплатно.
Сегодня, как и много лет назад, Международный день памяти людей, умерших от СПИДа, провозглашает возможность продемонстрировать существенный прогресс в профилактике и лечении, а также готовность и желание противостоять дальнейшему распространению ВИЧ-инфекции и напоминает о тех, кто столкнулся с этим заболеванием за годы развития эпидемии. Красная ленточка, приколотая к одежде миллионов людей нашей планеты в этот день, напоминает о том, что ВИЧ-инфекция не имеет границ, а совместные усилия и адекватные действия смогут преодолеть необоснованные предрассудки и способствовать дальнейшему прогрессу
в профилактике.
По информации ГУ «Республиканский центр гигиены, эпидемиологии и общественного здоровья»
31 мая — Всемирный день без табака

Табак губит сердцe: выбирайте здоровье, а не табак!
Ишемическая болезнь сердца, инфаркт, аритмия, артериальная гипертензия и другие заболевания сердечно-сосудистой системы становятся причиной смерти 18 млн. человек во всем мире ежегодно, то есть одной трети всех случаев смерти. При этом 85% смертности от сердечно-сосудистых заболеваний приходится на инфаркты и инсульты. Курение табака — доказанный фактор риска развития этих заболеваний. Вероятность заболеть тем или иным сердечно-сосудистым заболеванием у курильщика выше в 4 раза по сравнению с некурящим, или отказавшимся от курения человеком.
Никотин, содержащийся в табачном дыме, попадая в кровеносную систему, вызывает резкий выброс адреналина – «гормона стресса», из-за которого стенки кровеносных сосудов сжимаются, что становится причиной повышения артериального давления, и увеличения частоты сердечных сокращений.
Кроме того, никотин, оказывая повреждающее воздействие на клеточные мембраны, нарушает их проницаемость, что приводит к развитию ионного дисбаланса. В результате, развивается дефицит кальция — важнейшего микроэлемента, без достаточного содержания которого невозможна нормальная работа сердечной мышцы, так как нарушается механизм сокращений поперечно — полосатой мускулатуры.
Высокие дозы никотина вызывают снижение уровня простациклина, гормона, под воздействием которого кровеносные сосуды расслабляются после предшествующего сокращения.
Помимо никотина, в табачном дыме содержится несколько тысяч соединений, абсолютное большинство которых, при вдыхании оказывают токсическое воздействие на организм. Углекислый газ, поступающий в кровь при курении, замещает собой кислород, в результате чего всего органы, особенно сердце и головной мозг, испытывают гипоксию или кислородное голодание.
Оксид углерода опосредованно увеличивает содержание «вредных» липопротеидов в крови, высокий уровень которых является доказанной причиной развития атеросклероза сосудов.
Кровь курильщиков быстрее свертывается, из-за чего возрастает риск тромбообразования, следовательно растет вероятность развития инфарктов и инсультов.
Отказ от курения позволяет сократить риск сердечно-сосудистых заболеваний, независимо от того, как долго вы курили до этого. Например, через 10 лет после того, как вы бросили курить, риск развития у вас рака легких уменьшится, по сравнению с подобным риском у курильщика, примерно вдвое.
Эффект отказа от курения становится заметен практически сразу:
в течение 20 минут замедляется пульс и снижается артериальное давление;
в течение 12 часов содержание угарного газа в крови снижается до нормального уровня;
в течение 12 недель улучшаются кровообращение и функция легких;
через год после отказа от курения риск развития ишемической болезни сердца у бывшего курильщика уменьшается примерно в два раза;
через 5-10 лет после отказа от курения риск инсульта уменьшается до аналогичного уровня у некурящего человека;
через 15 лет после отказа от курения риск развития ишемической болезни сердца уменьшается до уровня риска, характерного для никогда не курившего человека.
Задумайтесь, вы платите за сигареты, чтобы убить себя? Ваша свобода заканчивается там, где начинается привычка курить! Дать шанс здоровью можешь только ты! Идеальный день, чтобы бросить курить – сегодня!
Любовь Андреевна Новикова, врач общей практики УЗ «Барановичская центральная поликлиника»
15 мая — Международный день семьи


Опасность заражения острыми кишечными инфекциями
Уважаемые жители Брестской области!
С наступлением жарких дней возрастает опасность заражения острыми кишечными инфекциями!
За 1 квартал 2024 года в Брестской области было зарегистрировано 380 случаев заболеваний острыми кишечными инфекциями среди населения и 87 случаев заболевания населения сальмонеллезной инфекцией.
Заболеваемость данными нозоформами регистрировалась на всех административных территориях области. Чаще болели дети – 65,7% от всех заболевших.
Источником острых кишечных инфекций, как правило, являются больные и бактерионосители – лица, у которых отсутствуют клинические симптомы заболевания, но они выделяют возбудителей в окружающую среду. Особенно опасны больные с легкой или стертой формой заболевания, принимающие участие в приготовлении пищи дома, или являющиеся работниками предприятий пищевой промышленности, общественного питания, торговли, детских организованных коллективов.
Основные симптомы кишечных инфекций — это боль в области живота, тошнота, рвота, озноб, повышение температуры, в некоторых случаях имеют место симптомы острых респираторных инфекций. Иногда эти симптомы возникают на фоне острой респираторной инфекции: кашля, насморка, покраснения горла, конъюнктивита. Это характерно для ротавирусной и энтеровирусной инфекции. Ротавирусную инфекцию часто называют «кишечным гриппом».
Особенно подвержены заболеваниям ОКИ дети в возрасте до шести лет, лица с ослабленной иммунной системой, пожилые люди. Симптомы заболевания могут развиться в течение от 30 минут до недели после контакта с возбудителями инфекции. Чаще всего первые симптомы заболевания наблюдаются в первые двое суток.
Инфицирование человека возбудителями острых кишечных инфекций происходит путем заноса с пищей и водой, а также через грязные руки, посуду, игрушки. При вирусных кишечных инфекциях возможна также передача возбудителя воздушно-капельным путем (при разговоре, кашле и чихании).
Загрязнение пищевых продуктов происходит во время кулинарной обработки продуктов немытыми руками, при неправильной термической обработке, транспортировке, нарушении сроков и условий хранения. На поверхности плохо промытых фруктов, овощей, зелени могут оставаться возбудители инфекционных болезней, в том числе вирусных инфекций.
В пищевых продуктах или блюдах при несоблюдении условий и сроков хранения могут накапливаться токсины различных микроорганизмов, которые могут вызывать пищевые отравления. Причиной пищевых отравлений также могут явиться некачественные пищевые продукты, принесенные в предприятия общественного питания при проведении массовых мероприятий (свадеб, дней рождений и других торжеств).
Наиболее опасными пищевыми продуктами являются скоропортящиеся продукты, в том числе салаты (в первую очередь, заправленные майонезом или сметаной), кондитерские изделия с кремом, изделия из рубленого мяса (котлеты, рулеты, паштеты), студень и т.п. Необходимо помнить, что отварные овощи, салаты, блюда из мяса, птицы, морепродуктов, пирожные и торты с кремом, блюда с использованием сырых и вареных яиц относятся к скоропортящимся продуктам. Условия хранения таких пищевых продуктов обязательно требуют температурного режима в условиях холодильника. Употреблять такие блюда, при условии соблюдения температурного режима хранения, необходимо в течение 24-48 часов с момента приготовления.
Еще один важный путь передачи возбудителей — это загрязненная вода. Большую осторожность должны проявлять все, кто выезжает на отдых за город — всегда необходимо брать с собой запас кипяченой или бутилированной воды, чтобы не приходилось пользоваться непроверенными источниками.
Причиной кишечных недугов может явиться употребление в пищу не обработанных или плохо обработанных овощей, бананов, яблок, груш, слив и т.д.
Из года в год эпидемиологи и гигиенисты санитарно-эпидемиологической службы предупреждают о том, что перед употреблением в пищу «даров» садов и огородов их надо хорошо промыть, даже бананы, апельсины, лимоны, киви, арбузы и дыни. Между тем, далеко не все следуют рекомендациям и после страдают кишечными инфекциями.
Особое место среди ОКИ занимает сальмонеллезная инфекция, которая вызывается бактериями, принадлежащими к роду сальмонелл. Их насчитывается около 2300 видов, но среди сальмонелл, выделенных от больных и носителей, основная часть — это S.enteritidis и S.тyphimurium, реже выделяются прочие сальмонеллы групп В, С и Д.
Сальмонеллы очень устойчивы во внешней среде. Попав в пищевые продукты, сальмонеллы не только прекрасно там «выживают», но и начинают размножаться, не изменяя при этом ни внешний вид, ни вкусовые качества продукта. Так, в тушках птиц они могут сохраняться до 1 года, в солонине и рассоле — до 4-8 месяцев, соленом и копченом мясе — до 2,5 месяцев, в молоке — до 20 дней, кефире — до 1 месяца, в сливочном масле — до 4 месяцев, сырах — до 1 года.
Скрытый период болезни длится, как правило, от 4 часов до 2 суток, иногда он сокращается до 2-3 часов, реже превышает одни сутки.
Заболевание обычно начинается бурно: внезапно появляются головная боль, тошнота или рвота, боли в животе, водянистый понос со слизью зеленоватого цвета, повышается температура до 39-40ОС. Тяжесть заболевания может быть обусловлена потерей жидкости вследствие поноса или рвоты.
Источником заражения сальмонеллезом являются различные сельскохозяйственные и дикие животные, а также птицы. Массовое заражение продуктов сальмонеллами происходит как при жизни животных, так и вследствие нарушения санитарно-ветеринарного режима убоя и обработки туш. Даже самое современное технологическое оборудование полностью не исключает возможность загрязнения туши содержимым кишечника животного. Поэтому на мясоптицеперерабатывающих предприятиях проводится ветеринарная экспертиза и лабораторный контроль на обсемененность сальмонеллами выпускаемой продукции.
В домашних условиях процесс заражения обычно происходит при потрошении уток, кур, гусей и употреблении недостаточно термически обработанного их мяса, а также кондитерско-кремовых изделий, в которые добавляются яйца, особенно утиные или куриные. Определенно рискуют заболеть сальмонеллезом люди, употребляющие в пищу сырые яйца или недостаточно термически обработанные.
Нарушение температурного режима хранения продуктов из мяса животных и птиц – один из самых распространенных причин заболевания сальмонеллезом. Так, при комнатной температуре количество сальмонелл в мясе через сутки увеличивается в 140 раз. Особенно быстро размножаются микробы в мясном фарше, заливных, паштетах, салатах.
Пищевые продукты могут обсеменяться микробами через грязные руки человека, больного сальмонеллезом или носителя сальмонелл, который внешне выглядит вполне здоровым. Опасность особенно возрастает, если инфицированные люди работают в системе общественного питания, в торговле, на пищевых предприятиях, в лечебных учреждениях и не соблюдают элементарные правила личной гигиены.
Особенно восприимчивы к сальмонеллезу дети. Мать, инфицированная сальмонеллезом, при несоблюдении правил личной гигиены может передать заболевание ребенку. Нередки случаи заражения детей от больных сверстников через игрушки, посуду, белье.
Брестский областной центр гигиены, эпидемиологии и общественного здоровья еще раз напоминает, что выполнение следующих простых правил поможет Вам предотвратить возникновение острой кишечной инфекции.
- Поддерживайте чистоту и соблюдайте личную гигиену:
мойте руки после посещения туалета, возвращения с улицы, перед едой;
мойте руки с мылом перед началом приготовления пищи и после контакта с сырой продукцией;
содержите в чистоте кухонную, столовую посуду и столовые приборы;
регулярно мойте с моющими средствами все поверхности и кухонные принадлежности, используемые при приготовлении пищи;
после разделки мяса инвентарь и посуду тщательно вымыть с применением моющих средств и обдать кипятком;
предохраняйте кухню и продукты от насекомых, грызунов;
не забывайте об элементарных правилах обработки зелени, фруктов и овощей перед употреблением, тщательно мойте их под проточной водой и ополаскивайте кипяченой водой.
строго соблюдать правила личной гигиены, если в семье есть заболевший (носитель) ОКИ и сальмонеллезом.
- Отделяйте сырые продукты от готовых к употреблению, а также мясо, мясо птицы, морепродукты от других пищевых продуктов:
используйте при транспортировке раздельную упаковку;
храните продукты в закрытых емкостях;
используйте отдельные разделочные доски и ножи.
- Соблюдайте технологию приготовления блюд:
тщательно прожаривайте или проваривайте продукты, особенно мясо, птицу, яйца, морепродукты;
продукты животного происхождения всегда проваривать в течение часа или тщательно прожаривать (куски мяса должны быть не толще 8-10 см, так как в более толстых кусках сальмонеллы при недлительном кипячении или прожаривании не погибают);
отказаться от приготовления шашлыков из птицы, поскольку именно среди птиц чаще всего встречаются носители сальмонелл;
при готовке мяса или птицы их соки должны быть прозрачными;
яйца употреблять в пищу только вареными (варить не менее 10 минут) или хорошо прожаренными;
использовать для заправки салатов майонез заводского изготовления;
мороженое мясо оттаивать не в воде, а исключительно на воздухе;
быть особенно внимательными при приготовлении блюд к семейным торжествам;
различные блюда в кляре после обжарки обязательно протушить;
тщательно подогревайте блюда — супы кипятите, жаркое прожаривайте не менее 5 минут.
- Соблюдайте условия хранения и сроки годности продуктов:
не употребляйте пищевые продукты при малейшем сомнении относительно их доброкачественности, храните пищевые продукты с учетом сроков их годности, просроченные выбрасывайте без сожаления;
не оставляйте приготовленную пищу при комнатной температуре более чем на 2 часа;
охлаждайте без задержки, приготовленные скоропортящиеся блюда (желательно не ниже 5°С);
не готовьте заблаговременно скоропортящиеся блюда из мяса, мяса птицы, яиц, а также салаты, паштеты, пудинги, кулинарные изделия с кремом;
не размораживайте продукты при комнатной температуре, лучше размораживать их в камере холодильника.
готовьте пищу в таком количестве, чтобы употребить ее в течение 1-2 дней;
держите приготовленные блюда горячими (не ниже 60°С) до сервировки стола;
не храните пищу и пищевые продукты длительное время даже в холодильнике, особенно если герметичная упаковка продукта нарушена;
сырое мясо, яйца хранить в холодильнике отдельно от готовых блюд.
- Не покупайте продукты на стихийных рынках, в непредназначенных для этих целей местах и у случайных лиц. Если покупаемая Вами продукция должна храниться при определенных температурных режимах, которые должны быть отражены на этикетке, но эти требования не выполняются, то от приобретения такого пищевого продукта следует отказаться.
Выполнение вышеперечисленных простых правил позволит защитить Вас и Ваших близких от острых кишечных инфекций и сальмонеллеза и предотвратить заражение окружающих!
При возникновении первых признаков болезни следует обязательно обратиться к врачу, так как самостоятельное лечение может принести вред, особенно при применении антибиотиков, к которым вирусы не чувствительны. Только специалист при помощи лабораторных исследований может поставить правильный диагноз, назначить необходимое лечение и тем самым предотвратить осложнение заболевания.
Помните, что любое заболевание легче предупредить, чем лечить!
По информации ГУ «Брестский областной центр гигиены, эпидемиологии и общественного здоровья»
Европейская неделя иммунизации
В апреле – мае 2024 г. традиционно проводится Европейская неделя иммунизации. Ее девиз в этом году звучит так: «Все, что в человеческих силах: спасение жизней при помощи иммунизации».
И вакцинация, как бы ни пафосно это звучало, действительно спасает жизни. Не всех можно спасти в силу разных обстоятельств, но сократить число жертв самых распространенных инфекций вполне в силах человеческого разума. Гораздо сложнее сохранить этот успех хотя бы на том же уровне.
В последнее время очень популярно считать, что прививки не нужны, иммунитет и сам справится со всем. Исторические факты говорят об обратном, и даже в наше время люди продолжают калечиться и умирать от ряда инфекций, ведь ни санитария, ни гигиена, ни качественное питание не способны полностью искоренить инфекции, ведь их переносчики – другие люди, которые даже не подозревают, что опасны для окружающих.
Вакцинация – это механизм запуска естественного процесса иммунного ответа и формирование иммунитета, за который не приходится платить такую же высокую цену, как за естественные инфекции, в ближайшей перспективе. Это наш способ сопротивляться природе и естественному отбору.
Сегодня хотелось бы поговорить о профилактике кори.
В последнее время регистрируются вспышки кори среди не привитых лиц в странах Европейского региона, в том числе и в нашей республике. С декабря 2023г. зафиксирован рост заболеваемости корью в Брестской области – г.Брест, Малоритский, Каменецкий, Кобринский районы, единичные случаи и в нашем городе.
Корь является крайне заразной тяжелой болезнью вирусного происхождения. Источником распространения кори является больной человек. Высоко заразный вирус распространяется при кашле, чихании, разговоре и даже при дыхании. Люди, не болевшие корью и не привитые, при контакте с больным человеком заражаются почти в 100% случаев. Симптомы кори – это повышение температуры тела, насморк, кашель, слезотечение, светобоязнь, сыпь. Из осложнений кори – ложный круп, пневмония, отит, ангина, менингоэнцефалит (который может приводить к смертельному исходу).
Главной и основной мерой профилактики кори является проведение плановых прививок. Прививают детей в 1 год и 6 лет комплексной вакциной против кори, краснухи и паротита.
Обострившаяся в последнее время эпидемическая ситуация по кори в странах Евросоюза и в Республике Беларусь, требует принятия мер по защите населения от этой инфекции. В этой связи Министерство здравоохранения Республики Беларусь настоятельно рекомендует:
— обязательно прививать детей согласно Нацкалендаря в 1 год и 6 лет;
— при выезде за рубеж уточнить у участкового врача о наличии прививок против кори, в случае их отсутствия или сведений об одной прививке – привиться;
— проведение вакцинации взрослого населения, не имеющего документальных сведений о проводимой вакцинации против кори, сведений о наличии защитных уровней антител Ig G к вирусу кори или сведений о ранее перенесенном заболевании или имеющих документальные сведения об одной прививке против кори, обратив особое внимание на лиц после 1956 года рождения.
Для вакцинации взрослого населения в настоящее время в РБ используется живая коревая вакцина (производство Россия). Противокоревая вакцина используется на протяжении 50 лет. Она безопасна и эффективна.
Прививайтесь и не болейте!
Светлана Александровна Гаркавая, врач-инфекционист
УЗ «Барановичская центральная поликлиника»
06.05.2024
ВСЕМИРНЫЙ ДЕНЬ ГИГИЕНЫ РУК
5 мая 2024 года в Республике Беларусь проводится Всемирный день гигиены рук.
Такое простое действие как мытье рук с водой и мылом, особенно после посещения туалета и перед едой, позволяет снизить уровень кишечных заболеваний более чем на 40%, а респираторных инфекций — почти на 25%. Ежегодно от гепатита и дизентерии в мире умирает 3,5 миллиона детей. По мнению экспертов, «мыльная гигиена» может спасти до 50% погибающих от пневмонии, паразитарных, кишечных и других инфекций.
В 2008 году Генеральная Ассамблея ООН совместно с Всемирной организацией здравоохранения и Детским фондом ЮНИСЕФ приняла решение о ежегодном проведении Всемирного дня гигиены рук. Этот день призван повысить уровень осведомленности населения о положительном влиянии мытья рук на здоровье человека и проходит под девизом «Чистые руки спасают жизнь!»
Дату выбрали соответствующую – «05.05» в честь 5 пальцев на каждой из рук человека.
Гигиена рук – это первостепенная мера и основное условие для борьбы с возникновением инфекций, которые могут представлять угрозу для жизни пациентов и медицинских работников.
Руки человека являются одним из главных способов взаимодействия с окружающей средой. Человек ежедневно соприкасается с множеством предметов – двери, столы, пища, взаимодействует с домашними животными. Сотни или тысячи других людей также не раз прикасались к этим предметам, и у большинства из них, возможно, были далеко не стерильные руки. Люди с вирусными заболеваниями касаются десятки раз своего рта и носа, перемещая инфекционных агентов на руки.
Какие болезни передаются через грязные руки чаще?
Острые кишечные инфекции (холера, дизентерия, брюшной тиф, сальмонеллез и др), гельминтозы (аскариды и острицы), инфекции, передающиеся воздушно-капельным путем (корь, ОРВИ, скарлатина, грипп, краснуха, ветряная оспа и др).
На самом деле содержать руки в чистоте довольно просто, сложнее всего – не забывать это делать. Дезинфицирующие лосьоны и гели с содержанием спирта эффективны в уничтожении бактерий и вирусов, но они действуют лучше при удалении невидимой грязи. Видимая грязь должна смываться только водой и мылом.
Очень важно взрослым быть примером для своих детей и обучить их правилам гигиены рук.
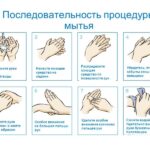
Последовательность процедуры мытья рук (смотри инфографику ниже):
- Намочите руки (рис. 1).
- Выдавите мыло или используйте кусковое, чтобы намылить руки. Антибактериальное мыло использовать не стоит: эффективность его не выше обычного, при этом, оно способствует появлению устойчивых к антибиотикам бактерий (рис. 2).
- Вспеньте мыло, потерев ладони друг о друга (пена должна покрывать всю поверхность кисти и запястья) (рис. 3).
- Потрите тыльную сторону каждой ладони и между пальцами (рис. 3).
- Потрите между пальцами, сложив ладони (рис. 4).
- Сложите руки в замок и поводите ими так, чтобы потереть пальцы (рис. 5).
- Потрите большие пальцы. Обхватите большой палец левой руки правой ладонью и потрите его вращательным движением, затем поменяйте руки (рис. 6).
- Потрите кончики пальцев о вторую ладонь (рис. 7).
- Смойте мыло (рис. 8).
- Хорошо вытрите руки полотенцем, желательно одноразовым (бактерии цепляются гораздо активнее именно к влажной коже, а не к сухой) (рис. 8).
- Если вы используете бумажное полотенце, закройте кран с его помощью.
Вся процедура мытья рук должна занимать не менее 30-60 секунд.

Лилия Сергеевна Ясюк, врач-хирург УЗ «Барановичская центральная поликлиника»

Всемирный день борьбы с малярией
Ежегодно 25 апреля врачи всех стран мира обращают внимание населения к проблеме заболеваемости малярией. Всемирный день борьбы с малярией – повод напомнить о необходимости постоянно мобилизовать ресурсы и политическую поддержку для профилактики малярии и борьбы с ней. Он был учрежден государствами-членами ВОЗ на Всемирной ассамблее здравоохранения в 2007 году.
Являясь одной из основных проблем мирового здравоохранения, малярия поражает активные, трудоспособные слои населения, влияет на экономическое, социальное и культурное развитие целых регионов.
Согласно общемировым оценкам, это заболевание регистрируется более, чем в 85 странах мира. Непропорционально высокая доля глобального бремени малярии приходится на Африканский регион. В этом регионе было отмечено 94% случаев заболевания малярией и 95% случаев смерти от нее. Около 80% всех случаев смерти от малярии в этом регионе пришлось на детей в возрасте до пяти лет. Более половины общемирового числа случаев смерти от малярии было зарегистрировано в четырех африканских странах: Нигерии (26,8%), Демократической Республике Конго (12,3%), Уганде (5,1%) и Мозамбике (4,2%).
Страны, в которых в течение как минимум трех лет подряд не было зарегистрировано ни одного местного случая малярии, соответствуют критериям для подачи заявки в ВОЗ на сертификацию элиминации малярии. С 2015 г. Генеральный директор ВОЗ сертифицировал в качестве свободных от малярии 12 стран: Мальдивские Острова (2015 г.), Шри-Ланку (2016 г.), Кыргызстан (2016 г.), Парагвай (2018 г.), Узбекистан (2018 г.), Аргентину (2019 г.), Алжир (2019 г.), Китай (2021 г.), Сальвадор (2021 г.), Азербайджан (2023 г.), Таджикистан (2023 г.).
Малярия – опасное для жизни заболевание, которое передается людям некоторыми видами комаров, но поддается профилактике и лечению. Она встречается, в основном, в тропических странах, вызывается паразитом и не передается от человека к человеку.
Симптомы малярии варьируются от легких до угрожающих жизни больного. К легким симптомам относятся лихорадка, озноб и головная боль. Тяжелые симптомы включают слабость, спутанность сознания, судороги и затрудненное дыхание. Повышенному риску тяжелого течения инфекции подвергаются младенцы, дети в возрасте до пяти лет, беременные, лица, совершающие поездки, и люди, живущие с ВИЧ или СПИДом.
Малярию можно предотвратить, избегая укусов комаров, а также с помощью лекарственных препаратов. Лечение помогает предотвратить усугубление легких случаев заболевания.
Малярия в основном передается людям с укусами инфицированных самок комаров рода Anopheles. Передача малярии может также происходить при переливании крови или использовании инфицированных инъекционных игл. Начальные симптомы заболевания могут быть легкими и напоминать самые различные лихорадки, затрудняя распознавание малярии. При отсутствии лечения малярия, вызванная P. falciparum, может в течение 24 часов развиться в тяжелую форму и привести к летальному исходу.
Существует пять видов паразитов рода Plasmodium, вызывающих малярию у людей, причем два из этих видов – P. falciparum и P. vivax– представляют наибольшую угрозу. P. falciparum является самым смертоносным малярийным паразитом и наиболее распространенным на африканском континенте. P. vivax является доминирующим малярийным паразитом в большинстве стран за пределами Африки к югу от Сахары. Другими видами малярийных паразитов, способными заражать людей, являются P. malariae, P. оvale и P. knowlesi.
Наиболее распространенными ранними симптомами малярии являются лихорадка, головная боль и озноб. Симптомы обычно возникают в течение 10–15 дней после укуса инфицированного комара.
У некоторых людей, особенно ранее переболевших малярийной инфекцией, симптомы могут быть легкими. При этом важно как можно быстрее пройти тестирование на малярию, поскольку некоторые из ее симптомов имеют неспецифический характер.
Некоторые виды малярии могут вызывать тяжелое течение заболевания и приводить к смерти. К тяжелым симптомам болезни относятся: крайняя усталость и слабость; нарушение сознания; множественные судороги; затрудненное дыхание; потемнение мочи или кровь в моче; желтуха (пожелтение белков глаз и кожных покровов); аномальное кровотечение.
Пациентам с тяжелыми симптомами должна в экстренном порядке оказываться неотложная помощь. В случае легкой малярии своевременное начало лечения помогает предупредить развитие тяжелой формы заболевания.
Инфицирование малярией во время беременности может также вызвать преждевременные роды или привести к рождению ребенка с низкой массой тела.
Малярию можно предотвратить, избегая укусов комаров, а также с помощью лекарственных препаратов. Перед поездкой в районы, где распространена малярия, рекомендуется проконсультироваться с врачом о необходимости приема лекарственных препаратов, в частности средств для химиопрофилактики малярии.
Для уменьшения риска заражения малярией следует принимать меры, помогающие избежать укусов комаров:
в районах, где присутствует малярия, пользоваться противомоскитными сетками во время сна;
после наступления сумерек пользоваться репеллентами от комаров (содержащими DEET, IR3535 или икаридин);
использовать противомоскитные спирали и фумигаторы;
носить одежду, защищающую от комаров;
пользоваться оконными противомоскитными сетками.
Борьба с переносчиками
Борьба с переносчиками инфекции ― важнейший компонент стратегий по борьбе с малярией и ее элиминации, ибо она позволяет весьма эффективно предупреждать случаи заражения и сокращать масштабы передачи инфекции. Двумя основными способами борьбы с переносчиками являются применение обработанных инсектицидом противомоскитных сеток (ОИС) и распыление инсектицидов остаточного действия внутри помещений (РИОДВП).
Дальнейшему прогрессу мирового сообщества в борьбе с малярией угрожает формирование устойчивости комаров Anopheles к инсектицидным препаратам. По данным последнего издания Всемирного доклада о малярии, применение ОИС ограничивается еще и такими факторами, как недостаточная доступность сеток, их быстрое изнашивание в результате повседневного использования и несвоевременной замены, а также изменение поведенческих особенностей комаров, кровососущая активность которых, по некоторым данным, сдвигается на более ранние часы, когда люди отдыхают на улице перед отходом ко сну, что позволяет комарам избегать воздействия инсектицидов.
Химиопрофилактика
Лицам, совершающим поездки в эндемичные по малярии районы, рекомендуется проконсультироваться с врачом за несколько недель до отъезда. Медицинский специалист определит, какие химиопрофилактические препараты подходят для страны назначения. В некоторых случаях прием химиопрофилактических препаратов необходимо начинать за 2–3 недели до отъезда. Все профилактические препараты следует принимать по графику во время пребывания в неблагополучном по малярии районе и в течение четырех недель после пребывания в зоне потенциального контакта с инфекцией, поскольку в этот период сохраняется вероятность высвобождения паразита из печени.
Начиная с октября 2021 года ВОЗ рекомендует широко использовать среди детей, проживающих в районах с умеренным и высоким уровнем передачи малярии, вызванной P. falciparum, противомалярийную вакцину RTS,S/AS01. Эта вакцина доказала свою способность значительно снижать заболеваемость малярией и, в частности, развитие ее смертельной тяжелой формы среди детей младшего возраста. В октябре 2023 года ВОЗ рекомендовала вторую безопасную и эффективную вакцину против малярии R21/Matrix-M. Ожидается, что наличие двух противомалярийных вакцин сделает возможным широкомасштабное внедрение вакцинации в Африке.
Своевременная диагностика и лечение малярии помогают уменьшить тяжесть болезни и предотвратить смерть пациента, а также способствуют снижению интенсивности передачи малярии. ВОЗ рекомендует во всех случаях с подозрением на малярию подтверждать диагноз при помощи диагностического теста на выявление паразита (микроскопического исследования или диагностического экспресс-теста).
Малярия является серьезной инфекцией и во всех случаях требует медикаментозного лечения. Для профилактики и лечения малярии используется целый ряд лекарственных средств. Врач назначает одно или несколько таких средств исходя из следующих факторов: вида малярии; устойчивости малярийного паразита к лекарственным препаратам; массы тела и возраста инфицированного малярией пациента; наличия беременности.
Наиболее распространенные противомалярийные препараты.
- Препараты комбинированной терапии на основе артемизинина являются наиболее эффективным методом лечения малярии P. falciparum.
- Хлорохин рекомендуется для лечения малярии, вызванной паразитом P. vivax, только в тех районах, где он сохраняет чувствительность к данному препарату.
- Примахин рекомендуется применять в дополнение к основному лечению для предотвращения рецидивов заражения паразитами P. Vivax и P. ovale.
Большинство используемых препаратов выпускаются в форме таблеток. Некоторым людям может потребоваться введение инъекционных препаратов в медицинском центре или больнице.
Элиминация малярии определяется как достигнутое в результате целенаправленных действий прерывание местной передачи конкретного вида малярийного паразита в пределах определенного географического района. Предотвращение возобновления передачи инфекции требует непрерывных усилий.
Эпиднадзор за малярией предполагает непрерывный и систематический сбор, анализ и интерпретацию данных о малярии и использование таких данных в ходе планирования, реализации и оценки практических медико-санитарных мер. Совершенствование надзора за случаями заболевания малярией и смерти от нее помогает министерствам здравоохранения определять наиболее затронутые болезнью районы и группы населения и позволяет странам отслеживать меняющиеся тенденции заболеваемости. Надежные системы эпиднадзора за малярией также помогают странам разрабатывать эффективные меры по защите здоровья населения и оценивать результативность своих программ по борьбе с малярией.
Обновленная в 2021 г. Глобальная техническая стратегия ВОЗ по борьбе с малярией на 2016–2030 гг. устанавливает технические параметры работы во всех эндемичных по малярии странах.
Эта стратегия ставит масштабные, но достижимые глобальные задачи, включая: сокращение к 2030 г. заболеваемости малярией не менее чем на 90%; сокращение к 2030 г. смертности от малярии не менее чем на 90%; элиминацию малярии к 2030 г. не менее чем в 35 странах; предупреждение повторного появления малярии во всех свободных от малярии странах.
Периодически нашими гражданами на территорию области завозятся случаи малярии, причем все из последних были связаны с работой заболевших в странах Африки и отсутствием соблюдения ими как мер профилактики против укусов комаров, так и отсутствием приема лекарственных препаратов от малярии.
Инкубационный период развития малярии колеблется от семи дней до трех лет. Люди, инфицированные малярией, часто поначалу испытывают лихорадку, озноб и симптомы гриппозного состояния. Затем наступают повторяющиеся приступы лихорадки, температура тела поднимается до 40 градусов и выше, держится несколько часов и сопровождается ознобом и сильным потоотделением в конце приступа. Если отмечается четкое повторение таких приступов через определенное время – ежедневно (через день или через два дня), следует подумать о возможном заболевании малярией и незамедлительно обратиться за медицинской помощью.
За последние 20 лет в нескольких случаях, среди наших граждан, заболевание тропической формой малярии закончились летальным исходом (случаи связаны с пребыванием в Республике Сьерра-Леоне, Республике Уганда и в двух случаях — в республике Конго). Причиной летальных исходов стало позднее обращение в организации здравоохранения области — свыше 5-7 дней от появления первых симптомов заболевания и занятие самолечением, а также не обращение по поводу заболевания в организацию здравоохранения. Во всех этих случаях все заболевшие считали, что у них простудное заболевание, т.к. возвращались из тропиков в зимний период и заболевание возникало после приезда домой, причем не всегда сразу, а через некоторое время.
В настоящее время на территории области переносчиками трехдневной малярии могут быть 4 вида комаров рода Анофелес, 13 районов области отнесены к районам с высокой и умеренной степенью риска распространения малярии. Для данного вида комаров очень характерна его посадка под углом в 45º.
Наиболее опасны как источники инфекции бессимптомные паразитоносители. На территории области опасность распространения малярии представляют завозные случаи трехдневной малярии в сезон передачи малярии (июнь-сентябрь). Завозные случаи тропической малярии неблагоприятны для самих заболевших по причине тяжелого протекания заболевания вплоть до летального исхода.
Тропическая малярия — наиболее тяжелая форма малярии. Инкубационный период колеблется от 8 до 16 дней. За 3-4 дня до развития клинических симптомов могут отмечаться головная боль, утомляемость, тошнота, снижение аппетита. Начальные проявления характеризуются выраженным ознобом, чувством жара, сильной головной болью. В ряде случаев приступы малярии наступают без озноба. Лихорадка в начале заболевания может быть постоянной без выраженных приступов, что затрудняет диагностику. При поздней диагностике и задержке с лечением тропическая малярия может принять «злокачественное течение». Особенно увеличивается риск развития «злокачественной» малярии при задержке с лечением более 6 дней от начала болезни. Летальность при тропической малярии колеблется от 10 до 40% в зависимости от времени начала лечения, правильного подбора противомалярийных препаратов и оснащенности клиники. Дети, беременные женщины и не иммунные взрослые более подвержены развитию тяжелой тропической малярии.
Церебральная форма малярии — наиболее частое осложнение тропической малярии, при этом характерны судороги, ригидность, кровоизлияния в сетчатку, смерть может наступить от 2 до 5 суток от начала появления первых симптомов.
Предупреждение укусов комаров в период с начала сумерек до рассвета является основной мерой профилактики заболевания малярией. Для того чтобы избежать укусов комаров, необходимо спать под специальными сетками, обработанными инсектицидом длительного действия, а также пользоваться защитной одеждой и репеллентами.
Заблаговременно до выезда в эндемичные по малярии страны Африки к югу от Сахары, Юго-Восточную Азию, Южную Америку и в меньшей степени Ближний Восток проконсультироваться у врача-инфекциониста и начать прием по его назначению лекарственных противомалярийных препаратов.
Беременным женщинам следует избегать поездок в районы с передачей малярии, а родителям не рекомендуется брать с собой младенцев и маленьких детей в районы, где есть риск заболевания малярией Р. falciparum. Если поездки нельзя избежать, крайне важно принять эффективные профилактические меры против малярии, даже в случае поездок в районы с передачей малярии P. vivax.
Обнаружение паразитов и лечение заболевания:
Паразиты малярии находятся в крови больного человека и могут быть обнаружены только при исследовании крови под микроскопом. Лечение этой опасной болезни осуществляется с учетом вида возбудителя и его чувствительности к химиопрепаратам.
После приезда из эндемичных стран, если вы заметили ухудшение здоровья, то следует незамедлительно обратиться за медицинской помощью и обязательно сообщить врачу о посещении таких стран!
По информации ГУ «Брестский областной центр гигиены, эпидемиологии и общественного здоровья»