Зоонозные инфекции — группа инфекционных заболеваний, общих для человека и животных (более 190 нозологических форм), при которых резервуаром и источником инфекции служат различные виды домашних и диких животных и птиц.
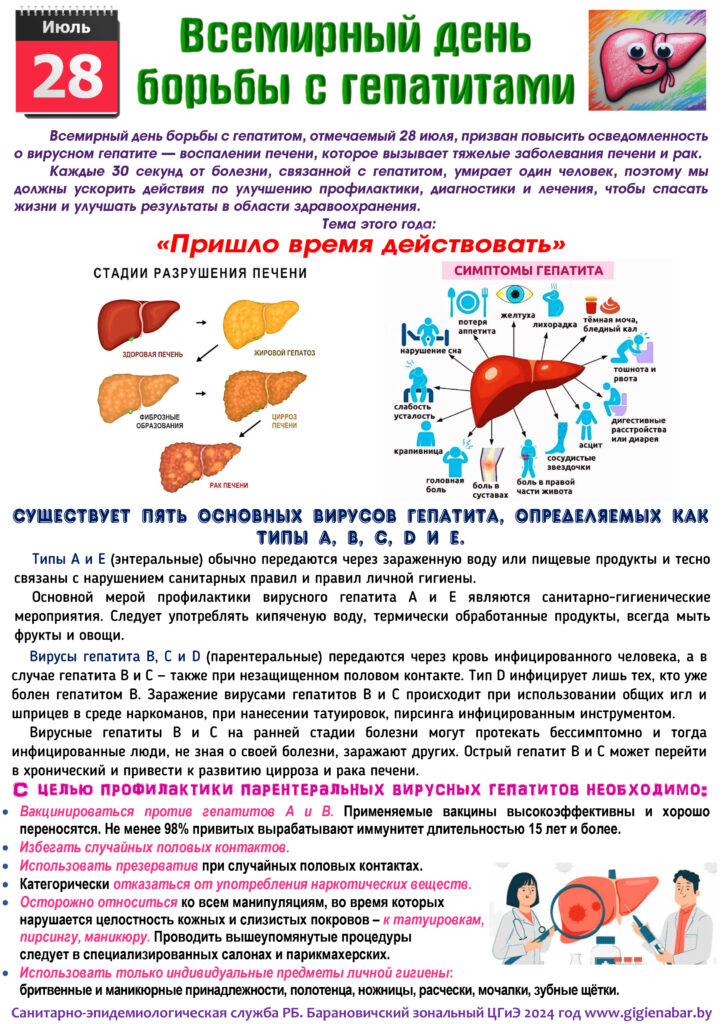
Лептоспироз — острое инфекционное заболевание зоонозной природы, характеризующееся лихорадкой, симптомами общей интоксикации, поражением почек, печени, нервной системы.
Источниками лептоспирозной инфекции являются дикие (лисицы, песцы), домашние (кошки, собаки), сельскохозяйственные (свиньи, крупный рогатый скот, лошади) животные, грызуны (крысы, мыши).
Человек чаще заражается через воду водоемов (болота, пруды, мелководные реки), реже – через пищевые продукты, предметы быта и производства. Заразиться так же можно при уходе за домашними животными, при забое и разделке туш.
В организм человека возбудитель проникает через поврежденную кожу и слизистые оболочки рта, носа, желудочно-кишечного тракта, глаз. Инкубационный период от 2 до 30 дней. Основными проявлениями заболевания являются повышение температуры тела до 39-400С, слабость, мышечные и суставные боли, в некоторых случаях присоединяется желтуха и сыпь. При несвоевременном обращении за медицинской помощью заболевание прогрессирует, наблюдается поражение печени, почек, легких, сердечно-сосудистой и центральной нервной систем, что может привести к инвалидизации и в ряде случаев к смертельному исходу.
Профилактика
при посещении водоёмов необходимо закрывать порезы или ссадины водонепроницаемой повязкой;
при купании избегать попадания воды в рот;
надевать водонепроницаемую обувь во время рыбной ловли;
использовать воду для питья и мытья овощей и фруктов только после кипячения, не употреблять воду из открытых водоемов;
продукты должны быть недоступными для грызунов, храниться в плотно закрывающейся таре;
после контакта с любыми животными необходимо мыть руки, а в конце рабочего дня принимать душ и убирать рабочее место;
нельзя прикасаться к живым или мёртвым грызунам без рукавиц или резиновых перчаток;
во время работы при большом количестве пыли (снос старых строений, погрузка сена, соломы, травы, разборка штабелей досок, брёвен, куч хвороста, уборка помещений и т. п.) необходимо использовать рукавицы и респиратор или маску;
проводить благоустройство территорий дачных участков и частных домов (освобождение от зарослей, строительного и бытового мусора), обеспечить грызунонепроницаемость в загородных домах, постройках для исключения возможности жизнедеятельности грызунов и контакта с грызунами.
Бруцеллёз — зоонозное инфекционно-аллергическое заболевание, склонное к хронизации, протекающее с преимущественным поражением опорно-двигательного аппарата, сердечно-сосудистой, нервной и половой систем.
Источниками бруцеллеза являются сельскохозяйственные животные (овцы, козы, коровы, свиньи) В редких случаях источником заражения могут быть лошади, верблюды, яки и некоторые другие животные.
Больной бруцеллезом человек эпидемиологической опасности для окружающих не представляет (от человека человеку не передается).
Заражение человека происходит преимущественно контактным (при контакте с больными животными или сырьем и продуктами животного происхождения) или алиментарным (при употреблении пищевых продуктов животного происхождения (мясо и мясопродукты, молоко и молочные продукты, обсемененные бруцеллами, без достаточной термической обработки, вызывающей гибель возбудителя). Возможны случаи заражения людей аэрогенным путем (при вдыхании воздушно-пылевой смеси, содержащей контаминированные бруцеллами фрагменты шерсти, навоза, земли, подстилки.
Инкубационный период заболевания у человека составляет от 1 недели до 2-х месяцев. Начало заболевания сопровождается подъемом температуры до 39-40°С (характерны подъемы температуры в вечерние и ночные часы). Симптомы бруцеллеза схожи с симптомами гриппа: лихорадка, боли в спине, ломота в теле, плохой аппетит, потеря веса, слабость, головная боль, ночная потливость, кашель, боль в животе. Клинически характеризуется синдромом общей интоксикации, длительной лихорадкой, увеличением печени, селезёнки и лимфоузлов, артритом, синдромом поражения нервной системы — невралгиями, невритами, радикулитами.
Профилактика
Для предупреждения заболевания бруцеллёзом необходимо выполнять следующие рекомендации:
Лицам, которые содержат скот в частных подворьях:
соблюдать рекомендации ветеринарной службы по содержанию скота;
информировать ветеринарную службу обо всех случаях заболевания животных с подозрением на бруцеллёз (аборты, рождение нежизнеспособного молодняка);
при осуществлении ухода за животными, убое животных, переработке сырья животного происхождения использовать спецодежду и средства защиты кожи рук (резиновые перчатки), при наличии повреждений на коже рук изолируйте повреждения от контакта с животными и сырьем любым из доступных способов (лейкопластырь, напальчник и другое);
не допускать перемещение животных (покупку, продажу, сдачу на убой животных и реализацию продукции животного происхождения) без ветеринарных документов.
Меры профилактики:
не приобретайте мясо и мясные продукты (фарш, колбаса, полуфабрикаты), молоко и молочные продукты не заводского производства, на стихийных несанкционированных рынках;
молоко, молочные продукты и продукты животного происхождения, приобретенные у частного производителя, употребляйте только после тщательной термической обработки.
Сибирская язва — острая зоонозная инфекция, характеризующаяся интоксикацией, развитием серозно-геморрагического воспаления кожи, лимфатических узлов и внутренних органов, протекающая в кожной или септической форме.
Источником инфекции являются больные домашние животные: крупный рогатый скот, лошади, ослы, овцы, козы, олени, верблюды, свиньи и др. Описаны отдельные случаи заболевания сибирской язвой диких животных.
Факторами передачи могут быть выделения и шкуры больных животных, их внутренние органы, мясные и другие пищевые продукты, почва, вода, воздух, предметы внешней среды, обсеменённые сибиреязвенными спорами.
Заражение человека происходит при уходе за больными животными, в процессе их убоя, снятия шкур, разделки туш, кулинарной обработки мяса, уборки и уничтожения трупов, при хранении, транспортировке, первичной переработке и реализации больного животного.
Сибирской язвой можно заразиться
при контакте — прямой контакт с больным скотом, когда возбудитель попадает в микротравмы наружных покровов (царапины, ссадины, мелкие порезы) во время ухода за животными, при вскрытии их трупов, снятии шкуры и разделке туш;
через загрязненные предметы — через раны и трещины на руках;
при употреблении в пищу зараженного мяса и воды, недостаточно обработанных термически;
воздушно-капельным путем при вдыхании бацилл.
От человека человеку не передается.
Потенциальную угрозу возникновения эпизоотий среди животных и распространения заболевания среди людей представляют сибиреязвенные очаги. Сибиреязвенный очаг — место захоронения трупов животных, павших от сибирской язвы. Сибиреязвенные очаги сохраняют эпидемиологическую опасность в течение десятилетий.
Инкубационный период от нескольких часов до 8 дней, чаще 2-3 дня. Существуют три клинические формы заболевания: легочная, кишечная и кожная.
При кожной форме сибирской язвы на месте, куда попала инфекция, появляется зуд кожи, возникает гнойное пятно, которое начинает пузыриться и через 2-6 дней превращается в язву, покрывающуюся черным струпом. При этом у больного повышается температура, болит голова, ломит тело.
При легочной форме сибирской язвы первые признаки похожи на грипп: повышается температура, человека сильно знобит, начинает обильно выделяться мокрота. Через 3-5 дней развивается острая легочная недостаточность.
Для кишечной формы сибирской язвы характерны сильные боли в животе, рвота, жидкий стул с кровью.
Профилактика
Для профилактики контактного и аэрогенного путей передачи лицам, обслуживающим сельскохозяйственных животных, работникам предприятий по переработке животного сырья и лицам, чья деятельность связана с работой в местах захоронения павших от сибирской язвы, необходимо соблюдать меры личной профилактики, в том числе:
работа, связанная с обращением с животными, а также по благоустройству сибиреязвенных захоронений, должна проводиться в спецодежде с использованием средств защиты кожи рук и органов дыхания.
необходимо следить за кожей рук (мелкие ранки, царапины, ссадины могут являться местами для проникновения инфекции), любые травмы, возникшие у лиц, связанных с обслуживанием животных, должны быть обработаны антисептическим средством (йод, зеленка) и закрыты повязкой;
не проводить убой, разделку туш животных без ветеринарного освидетельствования.
В целях профилактики заражения сибирской язвой проводится вакцинация по эпидемическим показаниям.
Меры профилактики для владельцев животных:
предоставлять животных ветеринарным специалистам для проведения клинического осмотра, вакцинации;
сообщать в ветеринарную службу по месту жительства о вновь приобретенных животных;
проводить покупку, продажу, сдачу на убой, выгон на пастбище и всех других перемещений животных, реализацию животноводческой продукции только с разрешения ветеринарной службы;
немедленно сообщать ветеринарным специалистам о случаях заболевания, вынужденного убоя или гибели животных;
проводить предубойный осмотр животных и ветеринарно-санитарную экспертизу продуктов.
Продукты животного происхождения нужно приобретать только при наличии документа, подтверждающего качество и безопасность данной продукции.
По информации ГУ «Брестский областной центр гигиены, эпидемиологии и общественного здоровья»