Рубрика: Новости

Вакцинопрофилактика пневмококковой инфекции
Один из способов защитить младенца – это плановые прививки, которые снижают риски развития/предотвращают развитие тяжелых инфекционных заболеваний.
С 2025 года в Республике Беларусь перечень плановых прививок для детей первого года жизни пополнился вакцинацией против пневмококковой инфекции, которую проводят в возрасте 2, 4 и 12 месяцев. Для практической реализации данной вакцинации определено, что в текущем году прививку на бесплатной основе предложат сделать детям, которым в 2025 году исполнилось 2 месяца, – малышам, рожденным в ноябре 2024 года и позже.
Вакцинация против пневмококковой инфекции по эпидемическим показаниям проводится следующим категориям детей и взрослых:
- Дети в возрасте до 5 лет, ранее не получившие профилактические прививки против пневмококковой инфекции и имеющие одно из следующих заболеваний или состояний:
иммунодефициты (ВИЧ-инфекция, хроническая болезнь почек, нефротический синдром, хронический гепатит и другие);
рецидивирующий острый гнойный средний отит (более трех эпизодов в течение года);
рецидивирующие пневмонии (три и более эпизода);
бронхолегочная дисплазия, врожденные пороки дыхательных путей, первичная цилиарная дискинезия, дефицит а1-антитрипсина;
пороки сердца, требующие гемодинамической коррекции и с обогащением малого круга кровообращения;
наличие кохлеарного имплантата или планирование проведения данной операции;
сахарный диабет;
бронхиальная астма.
- Контактные дети в возрасте до 5 лет из очага тяжелой пневмококковой инфекции (деструктивная пневмония, менингит).
- Дети 5 лет и старше, взрослые, ранее не получившие профилактические прививки против пневмококковой инфекции, страдающие онкогематологическими заболеваниями.
Вакцинация на бюджетной основе в нынешнем году осуществляется вакциной «Превенар 13» производства Pfizer Ireland Pharmaceuticals (Ирландия). Этот препарат содержит в своем составе 13 серотипов пневмококковых полисахаридов, наиболее распространенных на территории нашей страны, и направлен на профилактику заболевания пневмококковой инфекцией, включая ее тяжелые формы, пневмонии и острый средний отит.
Пневмококки вызывают инфекционные заболевания, включая воспаление дыхательных путей, пневмонию, менингит, заражение крови (сепсис), воспаление ушей (отит). Дети в возрасте до 5 лет находятся в группе повышенного риска по развитию у них данных заболеваний.
Пневмококковая инфекция распространяется воздушно-капельным путем, например – при кашле, особенно при тесном контакте. Источником инфекции может быть как больной человек, так и человек без каких-либо клинических проявлений.
Симптомы заболевания включают в себя повышение температуры тела. Если инфекция попала в дыхательные пути, распространенными симптомами будут заложенность носа, головная боль, одышка и кашель, сопровождающийся густой мокротой, боли в ушах и пазухах носа. Если инфекция переходит в кровь или головной и спинной мозг, распространенными симптомами будут головная боль, рвота, высокая температура тела и спутанность сознания.
На текущий момент вакцинация против пневмококковой инфекции включена в национальные программы вакцинации в 169 странах мира, в 16 государствах вакцинация запланирована к включению в рутинную практику.
Если Вы или Ваш ребенок не попадаете в группы вакцинации в рамках Национального календаря профилактических прививок и перечня профилактических прививок по эпидемическим показаниям, то можете сделать прививки за счет собственных средств в организациях здравоохранения республики, оказывающих услуги населению по платной иммунизации (в том числе в государственных).
По данным Всемирной организации здравоохранения (ВОЗ), мировой опыт показал, что плановая вакцинация более чем на 80 % снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей и более чем на треть – заболеваемость всеми пневмониями и отитами. Носительство пневмококков у детей сокращается, соответственно меньше болеют не вакцинированные дети и взрослые. По прогнозам ВОЗ, глобальное использование вакцинации от пневмококковой инфекции позволит предотвратить 5,4–7,7 млн детских смертей к 2030 году.
Вакцины против пневмококка успешно предотвращают:
- длительные заболевания бронхитом и пневмонией;
- развитие менингита и сепсиса пневмококковой этиологии;
- частые острые респираторные инфекции;
- повторные отиты.
Вакцинация – это единственный высокоэффективный способ существенно повлиять на заболеваемость и смертность от пневмококковых инфекций и понизить уровень антибиотикорезистентности пневмококков.
По информации ГУ «Республиканский центр гигиены, эпидемиологии и общественного здоровья»
Как защититься от мошек
Ежегодно с установлением теплой погоды население беспокоят кровососущие мошки. Токсическое действие слюны мошек вызывает сильные аллергические реакции, что становится поводом обращения людей в лечебные учреждения. Мошки являются также потенциальными переносчиками арбовирусных инфекций.
Из года в год выплод личинок мошек в водоемах Брестской области приходится на третью декаду апреля — начало мая, а пик численности имаго – на 1-2 декаду мая. Лёт мошек продолжается примерно месяц. Пик численности удерживается не более 10-14 дней, после чего их количество резко сокращается.
Кровососущие мошки семейства Simuliidae – важнейший компонент гнуса. Они нападают на людей и сельскохозяйственных животных в светлое время суток, в северных широтах в период полярного дня — круглосуточно. Слюна мошек содержит сильный гемолитический яд. Токсическое действие слюны мошек может вызывать тяжелые аллергические реакции.
Развитие мошек происходит в проточной воде. Самки мошек – опытные водолазы. Для откладки яиц они спускаются под воду, цепляясь за камни и стебли растений. Мошки способны разлетаться на большие расстояния (от 1 до10 км), дальность расселения достигает до200 км. Максимальный срок жизни мошек – примерно месяц.
По данным энтомологических обследований, проведенных 17.04.2025, в реке Буг (район Брестской крепости) обнаружены личинки и куколки кровососущих мошек средневесенних видов. Таким образом, при сохранении стабильной теплой погоды массовый вылет кровососущих мошек прогнозируется в конце апреля – начале мая.

Фото 1. Личинки кровососущих мошек

Фото 2. Куколки кровососущих мошек

Фото 3. Взрослая особь мошек сем. Simuliidae
Как защититься от нападения мошек?
– в период наибольшей активности мошек исключить, по возможности, пребывание людей и животных вблизи мест выплода (возле рек с быстротекущей водой) и массового их скопления;
– использовать репелленты – средства, отпугивающие насекомых, в виде кремов, эмульсий, лосьонов и гелей, которые можно наносить на одежду и открытые участки тела, избегая попадания препарата на слизистую рта, глаз, носа, поврежденные участки кожи.
– надевать защитную одежду, максимально прикрывающую открытые участки тела. Мошки не способны прокусывать ткань, поэтому любая одежда может от них защитить, особенно обработанная репеллентами.
Из народных средств можно использовать:
— любой одеколон с добавлением нескольких капель валерианы, гвоздичного, лавандового или анисового масел;
— смесь растительного масла, 9% уксусной кислоты и шампуня в равных пропорциях;
— водный раствор кристаллического ванилина (не ванильного сахара!), который очень удобно использовать при прогулке с маленькими детьми на свежем воздухе (можно завешивать коляски пологами из марли, пропитанной ванильным раствором).
Какие действия рекомендованы после укусов мошек?
— место укуса обработать антисептическим средством;
— для уменьшения отечности к месту укуса приложить лёд;
— из народных средств зуд и покраснение помогут снять многократные протирания кожи раствором питьевой соды (одна чайная ложка на стакан воды), мыльного раствора, смеси нашатырного спирта, наполовину разбавленного водой, различные мази, содержащие ментоловое и другие эфирные масла, сок лимона, петрушки, одуванчика.
В случае возникновения общей аллергической реакции на укусы мошек обязательно обращайтесь к врачу!
По информации ГУ «Брестский областной центр гигиены, эпидемиологии и общественного здоровья»
О безопасности игрушек
Сегодня практически невозможно представить ребенка, чьë детство прошло без игрушек. Игрушки являются средством познания мира, развития логики формирования характера для ребенка. Поэтому важное значение придается безопасности игрушек.
Приобретая игрушку необходимо проверять, подходит ли игрушка ребенку по возрасту. Игрушка должна быть без острых выступающих частей и углов, о которые ребёнок может пораниться, не иметь стойкого неприятного резкого «химического» запаха.
Если к игрушке прилагаются инструкции – необходимо внимательно изучить рекомендации и следовать им.
Важно обращать внимание не только на внешний вид детской игрушки, но и на маркировку. Маркировка игрушек должна быть четкой, легко читаемой, доступной для осмотра и должна содержать следующую информацию: наименование игрушки; наименование и место нахождения изготовителя; минимальный возраст ребенка, для которого предназначена игрушка, и (или) пиктограмма, обозначающая возраст ребенка; дата изготовления (месяц, год) и др.
В зависимости от вида игрушки в содержание маркировки включают комплектность (для игровых наборов), правила эксплуатации игрушки, способы очистки, меры безопасности при обращении с игрушкой, предупреждающую информацию и инструкцию по сборке.
Маркировка и техническая документация, поставляемая в комплекте с игрушкой, выполняются на русском языке.
Требования гигиенической безопасности игрушек установлены Техническим регламентом Таможенного союза ТР ТС 008/2011 «О безопасности игрушек».
Игрушки для детей выпускаются в обращение на рынке при ее соответствии настоящему техническому регламенту, при этом она должна пройти процедуру обязательного подтверждения соответствия и должна быть маркирована единым знаком обращения продукции на рынке Евразийского экономического союза.

При сомнении в качестве игрушки покупатель вправе попросить документы, подтверждающие ее качество и безопасность (сертификат соответствия требованиям технического регламента Таможенного союза ТР ТС 008/2011 «О безопасности игрушек»).
Лучше отказаться от приобретения игрушки при отсутствии документов, подтверждающих качество и безопасность; при отсутствии маркировки или полной информации в ней, с резким запахом игрушки (особенно если запах пробивается даже через упаковку); с неопрятным внешним видом (стертое декоративно-защитное покрытие, текстильные компоненты игрушки загрязнены, имеются сколы и другие дефекты).
По информации ГУ «Брестский областной центр гигиены, эпидемиологии и общественного здоровья»
17 апреля — Всемирный день гемофилии

Ежегодно в апреле один из дней здоровья посвящается гемофилии. Гемофилия — это наследственное заболевание, связанное с нарушением свертывания крови, когда любые порезы или незначительные травмы приводят к кровотечениям, которые организм не может остановить сам. Опаснее всего внутренние кровоизлияния, которые могут произойти, даже если человек слегка ударится локтем или коленом.
Причиной этого заболевания является дефицит факторов свертывания крови в результате изменения одного гена в Х-хромосоме, который и отвечает за выработку специфических белков, участвующих в регуляции свертывания крови.
Наследственной гемофилией болеют исключительно лица мужского пола. Распространенность этой патологии в мире составляет 1 случай на 10-50 тыс. мужского населения.
Женщины передают измененную Х-хромосому сыновьям, но сами этим заболеванием практически не болеют: наследственный дефицит факторов свёртывания крови у женщин – очень редкое явление.
На тяжесть течения заболевания влияет степень дефицита факторов свертывания, вызывающих потерю способности крови к свертываемости
В зависимости от уровня дефицита этих факторов различают легкую, среднетяжелую и тяжелую степени заболевания.
При легкой степени гемофилии содержание факторов свертывания крови составляет 5-25% от нормы, кровотечения редкие, мало интенсивные, возникают при травмах, в ходе операции, при экстракции зуба. Выявляется обычно в школьном возрасте.
При среднетяжелой степени заболевания уровень факторов колеблется от 1% до 5% от нормы, геморрагические проявления (кровоизлияния в суставные сумки, мышцы) носят умеренный характер, в анализе мочи обнаруживают эритроциты. Обычно симптомы гемофилии появляются уже в дошкольный период.
При тяжелей степени заболевания уровень факторов свертывания крови очень низкий (ниже 1%), поэтому выраженные геморрагические проявления развиваются уже в раннем детстве: распространенные гематомы (скопления крови) на голове, усиленное кровотечение из пуповины у новорожденных, черный стул (мелена) в результате кровоточивости десен при прорезывании зубов или смене молочных на коренные, возможны кровоизлияния во внутренние органы. В некоторых случаях гематомы могут возникать без связи с травмами.
Признаки гемофилии
Характерными признаками гемофилии, которые свидетельствуют о дефиците факторов свёртывания крови и которые должны насторожить родителей, являются:
— различные синяки, кровоподтеки (в мышцах, под кожей и др.), связанные с незначительными ушибами — встречаются практически у каждого пятого человека с этим диагнозом и отличаются обширной зоной распространения, могут сопровождаться болевыми ощущениями, если сдавливается внутренний нервный ствол или сосуд;
— кровотечения из порезов, из лунки удаленного зуба, десен, после хирургических вмешательств, травм, которые возникают через 6-8 часов после травмирующих обстоятельств, то есть носят отсроченный характер;
— скопление крови в полости суставов (в коленных, локтевых, голеностопных и др.) при незначительной травме;
— появление крови в моче (гематурия — от 14 до 20% случаев), возникает самопроизвольно или после ушиба поясницы, может сопровождаться болевыми ощущениями по типу почечной колики;
— кишечное кровотечение — проявляется у 8% больных тяжелой формой гемофилии в виде «черного» жидкого стула, резкого головокружения, слабости, может провоцироваться приемом лекарственных средств (стероиды, аналгетики);
— кровоизлияние в брыжейку — вызывает приступ острых болей в животе, которые имеют сходную клиническую картину с острой хирургической патологией (аппендицитом, перитонитом, острой кишечной непроходимостью);
— геморрагические инсульты наблюдаются практически у 5% заболевших в результате кровотечения в ткань мозга, чаще у лиц молодого возраста (симптомы зависят от локализации очага кровотечения).
Эти симптомы должны стать поводом для обращения к педиатру и проведения дополнительных исследований крови на определение показателей свертываемости (коагулограмма). Также всегда можно посетить гематолога
Диагностическими признаками являются: увеличение времени свертывания крови и снижение количества факторов свёртывания крови.
Лечение
Лечение гемофилии заключается в приеме препаратов, которые компенсируют наследственный дефицит факторов свёртывания крови (заместительная терапия), так как полностью вылечить пациента от данного заболевания невозможно. Дозировка зависит от вида и степени тяжести заболевания.
Выделяют 2 направления в лечении гемофилии:
1. профилактическое введение концентратов факторов свертывания крови пациентам с тяжелой формой гемофилии 1-3 раза в неделю для предупреждения развития кровотечений, а также дополнительное введение препаратов перед хирургическими вмешательствами, включая удаление зубов;
2. лечение в период обострения заболевания, когда дефицитные факторы свертывания крови вводятся в лечебной дозировке.
Медицина не стоит на месте.
В арсенале гематологов имеются эффективные препараты для предотвращения и снижения частоты кровотечений с ингибиторной формой гемофилии А (наследственным дефицитом фактора VIII).
В Брестской области у гематолога наблюдаются 4 пациента с этой формой гемофилии, которые в течение года бесплатно получают эти лекарственные средства. Благодаря им они могут посещать школу и детский сад, что значительно улучшает их социальный статус и помогает интегрироваться в современную жизнь. До этого дети обучались на дому и не посещали детский сад.
Прогноз жизни для пациентов с этим заболеванием в настоящее время благоприятный.
Профилактика гемофилии.
Профилактика предполагает проведение медико-генетического консультирования супружеских пар, имеющих отягощенный семейный анамнез по гемофилии.
По информации ГУ «Брестский областной центр гигиены,
эпидемиологии и общественного здоровья»

О подготовке к светлому празднику Пасхи
Приближается светлый праздник Пасха, знаменующий окончание Великого поста. Конечно, в этот день не принято отказывать себе во вкусной и сытной пище и по традиции на праздничном столе главными атрибутами являются крашеные яйца, кулич и пасха.
Избежать пищевых отравлений и не испортить праздничное настроение себе, своим родным и близким позволят простые правила, которые необходимо соблюдать:
откажитесь от покупки пищевых продуктов в местах несанкционированной торговли у случайных лиц, даже если цена кажется Вам весьма привлекательной;
делайте осознанный выбор при покупке праздничной продовольственной корзины, уделяя особое внимание скоропортящимся продуктам – изучайте срок годности и условия хранения;
не употребляйте пищевые продукты даже при малейшем сомнении относительно их доброкачественности;
соблюдайте условия хранения и сроки годности пищевой продукции, установленные изготовителем, ведь только при соблюдении этих условий изготовитель гарантирует безопасность продукции при ее употреблении человеком;
при покупке яиц обратите внимание на их внешний вид. Скорлупа должна быть чистой, крепкой, целой и без пятен. Убедитесь, что срок их годности не истек. Для окраски яиц выбирайте пищевые красители или природные красители: луковая шелуха, краснокочанная капуста, свёкла, кофе, листья шпината и крапивы;
не следует употреблять в пищу сырые яйца и блюда с яйцами без термической обработки (домашние белковые кремы), особенно это касается детей;
варите яйца не менее 10 минут с момента закипания воды;
вареные яйца храните в условиях холодильника не более суток;
творог должен быть белым с кремовым оттенком, с чуть кисловатым запахом, мягкой, нежно-маслянистой и однородной консистенции. Упаковка должна быть герметичной. Также не забывайте о сроках годности;
соблюдайте правила личной гигиены и гигиены помещений, в которых Вы готовите праздничные блюда, правила товарного соседства при хранении пищевых продуктов – не храните на одной полке холодильника сырую и готовую продукцию.
Не пренебрегайте выполнением необходимой последовательности и продолжительности каждого этапа технологической обработки пищевых продуктов – правильный температурный режим и необходимое для готовки время при обжаривании, отваривании мяса, яиц, других ингредиентов для праздничных блюд, обработка горячей проточной водой зелени, сырых овощей, фруктов и т.д.
При выборе готового кулича обращайте внимание на его состав. В качественном продукте будут яйца, а не яичный порошок, сливочное масло, а не маргарин, сахар, а не подсластитель. Цвет кулича снаружи должен быть равномерным и коричневым, верхушка — сухой. Если она подмокла, кулич может оказаться испорченным еще до окончания срока годности, потому что во влажной среде при наличии большого количества сахара быстрее размножаются микроорганизмы и протекают окислительные процессы.
Не готовьте еду впрок на несколько дней вперед, соблюдайте умеренность при употреблении пищи, старайтесь провести праздничные дни активно на свежем воздухе.
Указанные выше несложные правила и советы помогут Вам избежать неприятностей в предстоящий светлый праздник.
По информации ГУ «Республиканский центр гигиены,
эпидемиологии и общественного здоровья»
7 апреля — Всемирный день здоровья
В этом году Всемирный день здоровья, отмечаемый 7 апреля 2025 г., пройдет в Беларуси под девизом «Здоровое начало жизни – залог благополучного будущего». Это призыв к каждому из нас: заботясь о своем здоровье, мы также заботимся о здоровье наших близких и общества в целом. Пройдя диспансеризацию, мы можем стать примером для своих родных и друзей, вдохновляя их на заботу о собственном здоровье.
Диспансеризация населения представляет собой комплекс медицинских услуг, оказываемых в целях проведения медицинской профилактики, пропаганды здорового образа жизни и воспитания ответственности граждан за свое здоровье.
В настоящее время диспансеризация взрослого населения проводится в соответствии с Постановлением Министерства здравоохранения Республики Беларусь от 16 декабря 2024 года 173.
Определены следующие группы диспансерного наблюдения, в которых проводится диспансеризация:
- взрослое население с 18 лет до 39 лет,
- взрослое население с 40 лет и старше.
Как часто проводится диспансеризация:
- один раз в три года (в течение одного рабочего дня) лицам в возрасте 18 — 39 лет,
- один раз в год лицам в возрасте от 40 лет и за пять лет до достижения общеустановленного пенсионного возраста,
- один раз в год (в течение двух рабочих дней) лицам, достигшим общеустановленного пенсионного возраста, а также в течение пяти лет до достижения такого возраста.
Диспансеризация позволяет выявить неинфекционные заболевания, в том числе онкологические, на ранних стадиях. Многие болезни, такие как заболевания сердечно-сосудистой системы, сахарный диабет или онкологические заболевания, могут долгое время протекать бессимптомно. Регулярные обследования помогают обнаружить их до того, как они станут серьезной угрозой для здоровья.
Диспансеризация проводится медицинскими работниками в амбулаторно-поликлинических организациях по месту жительства или месту работы (учебы, службы):
- по предварительной записи;
- при самостоятельном обращении пациента в учреждение для прохождения диспансеризации, в том числе по приглашению медицинских работников;
- при оказании медицинской помощи диспансеризация проводится в кабинетах врачей общей практики.
В нашей стране она стала неотъемлемой частью системы здравоохранения и проводится с целью улучшения здоровья населения. Каждый из нас может стать участником этой программы, и именно поэтому так важно понимать ее значение.
Диспансеризация способствует формированию здорового образа жизни. В ходе обследования врачи не только проводят диагностику, но и дают рекомендации по питанию, физической активности и другим аспектам здорового образа жизни. Это особенно важно в условиях современного мира, где стресс и малоподвижный образ жизни становятся нормой.
Диспансеризация — это возможность для каждого из нас получить квалифицированную медицинскую помощь. Врачи готовы ответить на все ваши вопросы и помочь разобраться в состоянии вашего здоровья.
Так как любую болезнь гораздо легче предупредить, нежели лечить, поэтому, приглашаем всех для прохождения диспансеризации.
Алеся Олеговна Комар, врач общей практики
УЗ «Барановичская центральная поликлиника»

На заметку грибнику о весенних грибах
Наступает теплый период и появляются первые грибы (первопроходцы) – это весенние грибы (строчки и сморчки).
К отравлению грибами приводит: незнание видового состава грибов; нарушение технологии приготовления, условий хранения свежих грибов и блюд из них; нарушение правил кулинарной обработки.
Согласно санитарным нормам и правилам «Санитарно-эпидемиологические требования для организаций, осуществляющих заготовку, переработку и продажу грибов», утвержденных постановлением Министерства здравоохранения Республики Беларусь от 12.04.2013 № 27, строчок обыкновенный внесен в перечень ядовитых и несъедобных грибов.

Сморчки обыкновенный и конический внесены в перечень съедобных грибов, разрешенных к заготовке и переработке на территории Республики Беларусь. Чтобы сморчок обыкновенный не был ошибочно принят за строчок, очень важно знать и хорошо различать их ботанические признаки.
Сморчок – встречается в различных типах леса, на лесных вырубках и опушках. Плодовое тело достигает в высоту 10-30 см. Шляпка полая, желто-бурая, составляет от одной трети до двух третей длины ножки и может иметь округлую или остроконическую форму, по краям срастается с ножкой; состоит из ячеисто-сотовых углублений – альвеол, которые напоминают неровные пчелиные соты и формируются из ребер и мостиков, волнисто соединительных друг с другом. Ножка полая, ровная, продольно — борозчатая, буроватая. Окраска различных тонов: от светло-коричнево-желтоватого до серо- и оливково-коричневого; у сушеных – окраска чуть темнее, у отварных – значительно темнее. Мякоть беловатая, тонкая, ломкая, с приятным запахом и без особого вкуса. Споры бесцветные или желтоватые, гладкие, эллипсоидальные.
Как правильно приготовить сморчки? Существует 2 способа их обезвреживания:
1-ый способ – сушка. Сушат сморчки на воздухе в течение 1-2 месяцев, после чего они становятся безвредными.
2-ой способ – кипячение. Тщательно очищенные, промытые и нарезанные грибы кипятят в воде два раза по 15-20 минут. Отвар сливают, не пробуя, так как в него во время варки переходят ядовитые вещества. После окончания варки грибы промывают, отжимают и только после этого используют для приготовления грибных блюд.
Строчок – встречается в хвойных и смешанных лесах, преимущественно на песчаных почвах, старых пожарищах, лесных вырубках.
Поверхность плодового тела строчка напоминает головной мозг со множеством извилин. В высоту гриб достигает 6-12 см. Шляпка бесформенная, полая, краями сросшаяся с ножкой, до 8 см и шириной 13 см, имеет неправильную шаровидную форму, округлая или угловатая, морщинисто – складчатая, поверхность с неровными глубокими и извилистыми складками, восковидная. Окраска от желто-бурой до буро-коричневой. Ножка длинной до 6 см, ломкая, полая, прямая, неровная, продольно-складчатая, шириной до 6 см, белая или беловато-кремовая. К основанию слегка зауженная. Мякоть тонкая, ломкая, восковидная с запахом сырости.
Установлено, что в плодовых телах строчков имеется токсин гиромитрин, по характеру действия аналогичный токсинам бледной поганки, которые разрушают эритроциты крови и клетки печени.
Кипячение и жарка не нейтрализуют этот токсин. Даже если принять во внимание тот факт, что его можно инактивировать путем длительной воздушной сушки, это не исключает опасность отравления.
Первые симптомы отравления проявляются через 6-10 часов: общая слабость; боль в желудке; тошнота, рвота с примесью желчи; возможен жидкий стул.
При тяжелом отравлении отмечаются (обычно на вторые сутки): сильные головные боли; желтушность кожи; увеличение печени и селезенки; возможны судороги и потеря сознания.
Чтобы не подвергать себя, своих близких опасности отравления грибами не следует собирать грибы в черте города, возле транспортных магистралей, промышленных предприятий, складов ядохимикатов, мусорных свалок и в местах несанкционированной торговли. Покупайте грибы на рынке, рассортированные по ботаническим видам, тщательно очищенные от земли, мусора, неповрежденные, прошедшие обязательную экспертизу в ветеринарной лаборатории рынка.
Нужно помнить, что свежие грибы – продукт скоропортящийся, поэтому обработку собранных или приобретенных грибов необходимо проводить не откладывая.
При любом подозрении на отравление грибами обязательно обратитесь за медицинской помощью!
По информации ГУ «Брестский областной центр гигиены,
эпидемиологии и общественного здоровья»
Медицинские осмотры работающих
Ни для кого не секрет, что состояние здоровья работника влияет не только на производительность его труда и результаты работы всего предприятия, но и может быть опасным для окружающих.
Проведение медицинских осмотров, работающих является одним из основных мероприятий по обеспечению охраны здоровья работающих и безопасности труда, направленных на предупреждение профессиональных заболеваний, негативного воздействия производственных факторов на течение общих (непрофессиональных) заболеваний.
О важности и актуальности медицинских осмотров, работающих на государственном уровне, свидетельствует то, что правовое регулирование данного аспекта осуществляется Трудовым кодексом Республики Беларусь, Законами Республики Беларусь «Об охране труда» и «О санитарно-эпидемическом благополучии населения».
Порядок проведения медицинских осмотров, работающих определен Инструкцией о порядке проведения обязательных и внеочередных медицинских осмотров работающих, утверждённой постановлением Министерства здравоохранения Республики Беларусь от 29.07.2019 № 74.
Инструкция предусматривает проведение предварительных (при поступлении на работу) и периодических (в течение трудовой деятельности) обязательных медицинских осмотров работающих, занятых на работах с вредными и (или) опасными условиями труда и (или) на работах, где в соответствии с законодательством есть необходимость в профессиональном отборе, а также внеочередных медицинских осмотров, работающих при ухудшении состояния их здоровья.
В соответствии с требованиями Специфических санитарно-эпидемиологических требований к условиям труда работающих, утвержденных постановлением Совета Министров Республики Беларусь от 01.02.2020 № 66, работодатель организует прохождение работающими обязательных медицинских осмотров, обеспечивая их направление и явку; в тоже время и работающие несут ответственность за прохождение обязательных медицинских осмотров.
Работодатель при направлении работающего на медосмотр должен указывать в направлении или списке профессий рабочих (должностей служащих) в полном объеме сведения о вредных и (или) опасных условиях труда по результатам их оценки и виды выполняемых работ, где есть необходимость в профессиональном отборе. Работодателям рекомендуем обращать внимание на следующие моменты:
— формы направления и (или) списка профессий рабочих (должностей служащих) должны соответствовать формам, приведенным в приложениях 5 и 6 Инструкции о порядке проведения обязательных и внеочередных медицинских осмотров работающих;
— заполнять все столбцы и графы форм направления и (или) списка профессий рабочих (должностей служащих);
— обязательно указывать сведения о всех вредных и (или) опасных производственных факторах, указывать классы условий труда по каждому производственному фактору и классы опасности химических веществ.
Отсутствие либо предоставление сведений в неполном объёме влияет на проведение осмотров врачами-специалистами, полноту клинико-диагностических исследований и, как следствие, на несвоевременное выявление профессиональных заболеваний.
По результатам медицинских осмотров, работающих организация здравоохранения составляет акт обязательного периодического медицинского осмотра и (или) заполняет медицинскую справку о состоянии здоровья, подтверждающую годность (негодность) работающего к работе. При этом руководители организаций здравоохранения должны обеспечить надлежащее качество проведения медицинских осмотров, включение всех необходимых врачей-специалистов и проведение клинико-диагностических исследований.
Учреждения государственного санитарного надзора оказывают необходимое содействие в организации обязательных медицинских осмотров работающих при проведении проверок и обследований субъектов хозяйствования, при проведении семинаров и бесед с трудовыми коллективами, при рассмотрении проблемных вопросов на заседаниях медицинских советов и в органах исполнительной власти.
В заключение считаем нелишним напомнить о личном ответственном отношении к здоровью работающих, без которого невозможно достижение наилучшего результата – сохранение и укрепление здоровья каждого.
По информации ГУ «Брестский областной центр гигиены,
эпидемиологии и общественного здоровья»
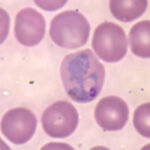
25 марта – Всемирный день борьбы с малярией
Ежегодно 25 апреля врачи всех стран мира обращают внимание населения к проблеме заболеваемости малярией. Всемирный день борьбы с малярией – повод напомнить о необходимости постоянно мобилизовать ресурсы и политическую поддержку для профилактики малярии и борьбы с ней. Он был учрежден государствами-членами ВОЗ на Всемирной ассамблее здравоохранения в 2007 году.
Согласно общемировым оценкам, это заболевание регистрируется более чем в 85 странах мира. Особенно высокая доля заболеваемости малярией приходится на Африканский регион.
Малярия – опасное для жизни заболевание, которое передается людям некоторыми видами комаров, но поддается профилактике и лечению. Она встречается, в основном, в тропических странах, вызывается паразитом и не передается от человека к человеку.
Малярия в основном передается людям с укусами инфицированных самок комаров рода Anopheles. Передача малярии может также происходить при переливании крови или использовании инфицированных инъекционных игл. Начальные симптомы заболевания могут быть легкими и напоминать самые различные лихорадки, затрудняя распознавание малярии. При отсутствии лечения малярия, вызванная P. falciparum, может в течение 24 часов развиться в тяжелую форму и привести к летальному исходу.
Существует пять видов паразитов рода Plasmodium, вызывающих малярию у людей, причем два из этих видов – P. falciparum и P. vivax– представляют наибольшую угрозу. P. falciparum является самым смертоносным малярийным паразитом и наиболее распространенным на африканском континенте. P. vivax является доминирующим малярийным паразитом в большинстве стран за пределами Африки к югу от Сахары. Другими видами малярийных паразитов, способными заражать людей, являются P. malariae, P. оvale и P. knowlesi.
Периодически нашими гражданами на территорию области завозятся случаи малярии, причем все из последних были связаны с работой заболевших в странах Африки и отсутствием соблюдения ими как мер профилактики против укусов комаров, так и отсутствием приема лекарственных препаратов от малярии. Местных случаев малярии на территории Беларуси на данный момент не регистрируется. Однако на нашей территории имеются все предпосылки для развития местных случаев заболевания – все районы Брестской области относятся к территориям с умеренной и высокой степенями маляриогенности.
Симптомы малярии варьируются от легких до угрожающих жизни больного. К легким симптомам относятся лихорадка, озноб и головная боль, к тяжелым — слабость, спутанность сознания, судороги и затрудненное дыхание. Симптомы обычно возникают в течение 10–15 дней после укуса инфицированного комара. Повышенному риску тяжелого течения инфекции подвергаются младенцы, дети в возрасте до пяти лет, беременные, лица, совершающие поездки, и люди, живущие с ВИЧ или СПИДом.
Пациентам с тяжелыми симптомами должна в экстренном порядке оказываться неотложная помощь. В случае легкой малярии своевременное начало лечения помогает предупредить развитие тяжелой формы заболевания.
Инфицирование малярией во время беременности может также вызвать преждевременные роды или привести к рождению ребенка с низкой массой тела.
Малярию можно предотвратить, избегая укусов комаров, а также с помощью лекарственных препаратов.
Для уменьшения риска заражения малярией следует принимать меры, помогающие избежать укусов комаров:
в районах, где присутствует малярия, пользоваться противомоскитными сетками во время сна;
после наступления сумерек пользоваться репеллентами от комаров;
использовать противомоскитные спирали и фумигаторы;
носить одежду, защищающую от комаров;
пользоваться оконными противомоскитными сетками.
Лицам, совершающим поездки в эндемичные по малярии районы, рекомендуется проконсультироваться с врачом за несколько недель до отъезда. Специалист определит, какие химиопрофилактические препараты подходят для страны назначения. В некоторых случаях прием химиопрофилактических препаратов необходимо начинать за 2–3 недели до отъезда. Все профилактические препараты следует принимать по графику во время пребывания в неблагополучном по малярии районе и в течение четырех недель после пребывания в зоне потенциального контакта с инфекцией, поскольку в этот период сохраняется вероятность высвобождения паразита из печени.
Беременным женщинам следует избегать поездок в районы с передачей малярии, а родителям не рекомендуется брать с собой младенцев и маленьких детей в районы, где есть риск заболевания малярией Р. falciparum. Если поездки нельзя избежать, крайне важно принять эффективные профилактические меры против малярии, даже в случае поездок в районы с передачей малярии P. vivax.
После приезда из эндемичных стран, если вы заметили ухудшение здоровья, то следует незамедлительно обратиться за медицинской помощью и обязательно сообщить врачу о посещении таких стран!
По информации ГУ «Брестский областной центр гигиены,
эпидемиологии и общественного здоровья»